Oficialmente no hay todavía candidatas. El Clínic ha solicitado iniciar un programa experimental de trasplante de útero de donante viva y la Organización Catalana de Trasplantes (OCATT) lo está estudiando. Faltan muchos pasos aún, pero los responsables del programa saben que casi siempre las donantes serán las madres de las receptoras.
El Clínic abre con su solicitud un melón lleno de dudas en torno a la financiación pública de un tratamiento muy caro para resolver un problema de esterilidad. Y por los riesgos desde el punto de vista bioético que se derivan de someter a una mujer sana a una operación importante para solucionar la infertilidad de otra, que además deberá tomar inmunosupresores mientras mantenga el órgano donado dentro de su cuerpo mientras intenta tener uno o dos hijos. Un enorme esfuerzo personal, técnico y económico.
“Nuestro proyecto experimental va dirigido exclusivamente a mujeres que tienen ausencia congénita de útero y vagina, el síndrome de Rokitansky, se calcula que una de cada 5.000”, afirma Francisco Carmona, responsable del servicio de Ginecología del Clínic y líder del proyecto que su equipo y el de Antonio Alcaraz, responsable de Urología y Trasplante Renal, llevan años preparando.
Estas mujeres (de momento, cinco en Catalunya y entre 10 y 12 en el resto de España a la expectativa) nacieron con ovarios pero sin útero ni vagina. Probablemente no supieron nada de lo que les pasaba hasta que llegó la edad de la pubertad y la regla no venía. Y al ir al médico le dijeron qué les pasaba, y que tal como estaban tendrían relaciones sexuales limitadas y no podrían tener hijos.
Hasta ahora, la principal oferta de tratamiento para esas jóvenes es fabricarles una vagina que les permita tener relaciones. “Para muchas no hay ningún problema por no poder ser madres. Para otras, su esterilidad les causa un gran sufrimiento. Es difícil de medir, pero nos preguntamos si deberíamos dedicar recursos a tratar esta esterilidad”, explica Carmona. “Para las esterilidades de causa uterina no hay más margen hoy que la adopción o la subrogación. Hasta que el sueco Mats Brännström demostró que era posible hacer un trasplante de útero de vivo y en 2014 publicó el primer bebé nacido de este modo”.
Los primeros pasos se dieron en Arabia Saudí y en Turquía pero la experiencia acabó mal y con disculpas por parte de las revistas científicas que lo divulgaron. El equipo de Brännström ya cuenta con once nacimientos en distintas partes del mundo. La otra gran experiencia ha sido la del hospital universitario de las Clínicas de São Paulo (Brasil), donde Dani Ejzenberg y Wellington Andraus lograron hace año y medio el nacimiento del primer bebé gracias a un trasplante de útero de donante cadáver.
“Fue nuestra primera opción pero el sistema de trasplantes en España y especialmente en nuestro hospital es tan eficaz que todos los órganos se aprovechan y preservar el útero para estos casos podría poner en peligro un riñón o un hígado, órganos vitales para los receptores que esperan”, apunta Francisco Carmona. A esta clara dificultad se añadía otra: hay que descartar que la donante tenga virus del papiloma humano, porque el riesgo de cáncer de cérvix en ese caso sería enorme, y el análisis no se obtiene en las pocas horas que se dispone para el trasplante en buenas condiciones.
Optaron por un programa de donante viva. Y ahora lo han solicitado a la OCATT. Desde la organización confirman que está en estudio, pero que Salud aún no ha tomado la decisión de autorizar al hospital. Si así lo hiciera, debería llevar el caso particular que iniciaría el programa a la comisión de trasplantes que se reúne cada tres meses y esta podría pedir más información, negarlo o autorizarlo.
El equipo ha pasado su proyecto por los comités de ética del hospital. Y ya cree tenerlo todo a punto. Si se aprobara, una candidata llevaría a su donante, que habría de pasar por las estrictas entrevistas del equipo de trasplante de vivo. El análisis de estas donaciones intenta que no se les escape ningún tipo de presión y tienen un duro protocolo para aceptar riñones y partes de hígado de familiares y, a veces, de amigos.
La donante podría serlo hasta los 60 años. La receptora, hasta los 35. Además de joven, antes de someterse al trasplante tendría que haber conseguido que sus ovarios produjeran óvulos viables para una fecundación in vitro y nunca se pondría en marcha la maquinaria sin contar con embriones para transferir.
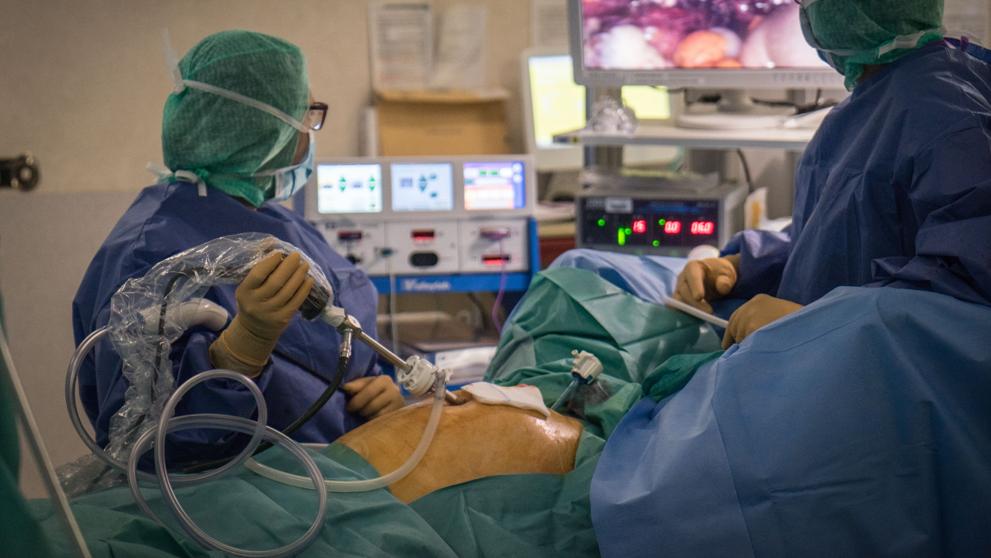
El equipo de trasplante renal que dirige Antonio Alcaraz cree que la extracción del útero puede realizarse sin problema por laparoscopia, para hacer el mínimo daño a la donante. “Es un órgano complejo porque necesita conectarse a dos arterias y porque la circulación venosa es como una red endiablada alrededor”.
Una vez obtenido ese útero e implantado en la receptora, la paciente ha de estar inmunodeprimida para no rechazarlo. Seis meses después de la primera regla y de que no haya evidencia alguna de rechazo, se puede transferir el embrión. “Nos hemos puesto el límite de dos embarazos y, a continuación, retiraremos el útero para quitar así la inmunosupresión”. Actualmente hay en el mundo 13 niños nacidos de este modo y 52 mujeres con un útero procedente de una donante viva.
Fuente: lavanguardia.com